-
通常认为自身免疫性肝病包含4种疾病,即自身免疫性肝炎(AIH)、原发性胆汁性胆管炎(PBC,旧称原发性胆汁性肝硬化)、原发性硬化性胆管炎(PSC)以及IgG4相关硬化性胆管炎。
-
全身系统性免疫性疾病相关性肝炎包括系统性红斑狼疮(SLE)、原发性干燥综合征(SS)、系统性硬化(SSc)、风湿性关节炎(RA)等。
自身免疫性肝炎
-
AIH是一种由异常自身免疫反应介导的针对肝细胞的肝脏实质性炎症病变,女性多发,部分患者合并肝外自身免疫性疾病。主要临床特征为反复发作的肝细胞损伤,伴或不伴典型临床症状,可自行缓解。血清学表现为氨基转氨酶水平升高、自身免疫抗体阳性、高免疫球蛋白血症(γ-球蛋白或IgG)等。
-
抗核抗体(ANA)和抗平滑肌抗体(ASMA)阳性
-
IgG、γ-球蛋白升高是AIH特征性的血清免疫学改变之一
-
AIH主要表现肝细胞型肝损伤,血清ALT和AST水平反复不同程度的升高,多数患者可升至正常上限值的5~10倍。
AIH病理特征
-
界面性肝炎
-
肝细胞和汇管区/纤维间隔交界处称为“界板”。界板被炎细胞侵入,相邻肝细胞呈单个或小簇状坏死、脱落,炎症细胞沿破坏的界面向小叶内延伸并包绕坏死的肝细胞,称为界面性肝炎。
-
界面性肝炎是AIH的组织学特征性表现之一,中重度界面支持AIH诊断,但并非特异性,在其他慢性肝病中也同样存在,如药物性肝损伤、病毒性肝炎、Wilson病等。
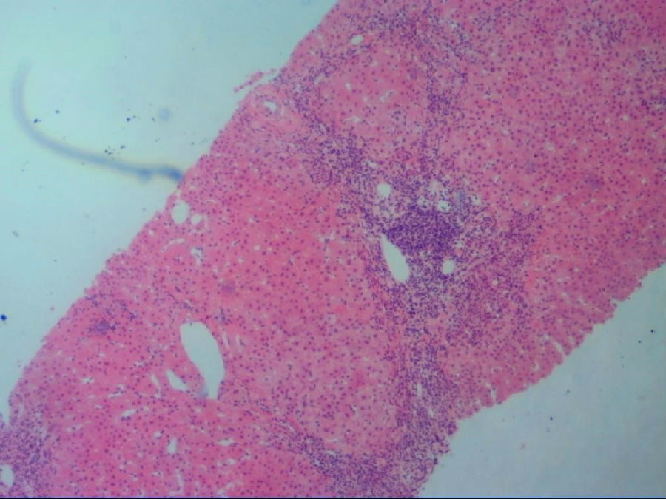
- 界面性肝炎(×10);b, 浆细胞浸润,箭头示浆细胞(×40);c, 玫瑰花结(×40);d, 箭头示淋巴细胞穿入
淋巴浆细胞浸润
-
汇管区及周围浸润的炎细胞主要为淋巴-浆细胞。浆细胞主要见于汇管区,有时也可出现在小叶内,浆细胞评分>3分(浆细胞占炎症细胞≥20%)或小叶内/汇管区见浆细胞灶(≥5个浆细胞聚集为1灶)有助于AIH的诊断,大约有1/4确诊AIH患者浆细胞稀少甚至缺如,在Gordon等的研究中淋巴-浆细胞浸润发生率约75%。AIH浆细胞主要为IgG阳性,少量为IgM阳性。
玫瑰花结
-
肝细胞受炎细胞攻击后出现水肿、变性、坏死,数个水样变性的肝细胞呈假腺样排列,形似玫瑰花环而称为玫瑰花结样改变,周围可见淋巴细胞环绕,常见于界面炎周边
淋巴细胞穿入
-
淋巴细胞进入肝细胞胞浆的组织学表现,多见于活动性界面炎,是AIH的又一特征性表现。发生穿入的淋巴细胞主要为CD8+T淋巴细胞,可导致肝细胞凋亡。国内研究表明,65%的AIH患者可见穿入现象,显著高于其他慢性肝病患者,并与AIH肝内炎症和纤维化程度相关。
-
IAIHG于2022年发表了AIH病理诊断共识[20](表1),该共识将汇管区炎和小叶炎均作为AIH的病理特征,分别从汇管区炎症、小叶炎症的角度将肝组织学改变分为:极可能的、可能的、不可能的。
鉴别诊断
-
AL-DILI与AIH在组织学上均可以表现为界面炎、点状坏死、汇管区炎症,但AIH更典型的表现是中重度以上的汇管区炎症、玫瑰花结节、浆细胞浸润及淋巴细胞穿入现象,而AL-DILI表现为汇管区中性粒细胞浸润及肝内胆汁淤积。
-
研究发现两者在组织学表现(如界面性肝炎、局灶坏死和门管区炎症)上有明显重叠,但AIH更为严重。浆细胞浸润、“玫瑰花环样”肝细胞和穿入现象提示诊断AIH;腺泡内淋巴细胞和肝内胆汁淤积的存在倾向于诊断DILI。此外,AIH较DILI多出现慢性肝损伤的证据如:纤维化程度较重、胶原蛋白沉积等
原发性胆汁性胆管炎
-
原发性胆汁性肝硬化(primary biliary cirrhosis, PBC):
已更名为原发性胆汁性胆管炎(primary biliary cholangitis, PBC)。
-
好发于中年女性(中位年龄50岁),多有抗线粒体抗体(AMA)滴度升高,合并肝外的自身免疫疾病如干燥综合征(Sjogren syndrome)(70%)。
-
早期多无症状,但常伴有血清碱性磷酸酶(alkaline phosphatase)、胆固醇的升高,可有血胆红素升高(hyperbilirubinemia)。
-
早期病理改变为密集的淋巴细胞、浆细胞围绕汇管区小胆管浸润,可形成肉芽肿。残存小胆管中部分胆管上皮破坏具有特征性,炎细胞大多是浆细胞。
-
肝小叶内胆管持续丢失,胆汁淤积,若干年最终进展为肝硬化和肝功能衰竭。
-
PBC多见于中老年女性,最常见的临床表现为乏力和皮肤瘙痒。其血生物化学指标特点是血清碱性磷酸酶(alkaline phosphatase,ALP)、γ-谷氨酰转移酶(gamma-glutamyl transpeptidase,GGT)升高,免疫学特点是抗线粒体抗体(anti-mitochondrial antibodies,AMAs)阳性、血清免疫球蛋白M(immunoglobulin M,IgM)升高,病理学特点是非化脓性破坏性小胆管炎。
-
PBC-AIH重叠综合征 常与干燥综合征、自身免疫性甲状腺炎、类风湿性关节炎、硬皮病、雷诺综合征等。
病理特征和组织学分期
-
PBC的病理学特点是累及小叶间胆管 (简称小胆管) 的慢性非化脓性破坏性胆管炎。有胆管周围淋巴细胞浸润且形成上皮样肉芽肿者, 被称为旺炽性胆管病变,是 PBC 的特征性病变。当>50%的汇管区未见小动脉旁伴行小胆管时, 即被定义为胆管减少或消失。Ludwig 等将 PBC 分为 4 期 。
胆管损伤期。斑片状门管区炎症,低倍镜下小叶间胆管难以识别,小叶间胆管扭曲,上皮细胞嗜酸性变,淋巴细胞浸润至胆管上皮内。受损胆管周围大量淋巴细胞及浆细胞浸润,右侧隐约肉芽肿样结构形成。小叶间胆管扭曲,上皮细胞嗜酸性变,淋巴细胞浸润至胆管上皮内,肉芽肿样结构形成。
诊断标准
-
PBC的诊断需依据生物化学、免疫学、影像学及组织学检查进行综合评估。满足以下 3 条标准中的 2 条即可诊断:
(1) 存在胆汁淤积的生物化学证据 (主要是ALP 和GGT升高),且影像学检查排除了肝外或肝内大胆管梗阻;
(2) AMAs/AMA-M2 阳性,或其他PBC特异性自身抗体 (抗gp210抗体、抗 sp100抗体) 阳性;
(3) 组织学上有非化脓性破坏性胆管炎和小胆管破坏的证据。
原发性硬化性胆管炎(primary sclerosing cholangitis, PSC)
-
原发性硬化性胆管炎(primary sclerosing cholangitis, PSC):
中位年龄30岁,好发于男性。
-
合并症与纤维组织增生有关,如炎症性肠病(70%)、胰腺炎、特发性腹膜后纤维化等。
-
AMA很少阳性或轻度升高。
-
影像学表现为胆管串珠样改变(多发性、短节段性、环状狭窄伴其间胆管正常或轻度扩张)。
-
镜下见纤维组织增生围绕胆管,呈洋葱皮样,导致管腔狭窄、胆汁淤积,周围有淋巴细胞、浆细胞浸润。
IgG4相关硬化性胆管炎与原发性硬化性胆管炎鉴别要点
PSC以肝内或肝外胆管炎症导致局灶性胆管扩张、狭窄或消失伴周围纤维化为特征的慢性肝胆疾病,重者导致管腔阻塞,可进展为胆汁性肝硬化和门脉高压。
肝内小胆管典型改变为胆管周围纤维组织增生,呈同心圆性洋葱皮样改变。
-
肝组织学检查对于大胆管造影正常情况下确定小胆管疾病有重要诊断意义,并可评估纤维化进展。但在实践中,多次活检较难开展。且仅不足20%的患者能被发现“洋葱皮样”典型病理学改变,不到一半的样本可以观察到小胆管PSC的特征组织学表现。
系统性红斑狼疮
-
系统性红斑狼疮(systemic lupus erythematosus,SLE)是典型的多器官受累的结缔组织病,临床常常表现为皮肤红斑、肾小球肾炎、浆膜炎、血液和中枢神经系统受累。SLE的治疗通常采用非甾体类抗炎药(NSAIDs)、肾上腺皮质激素和免疫抑制剂。SLE最常见的死亡原因是狼疮性肾炎、神经精神狼疮和由继发感染所致的多器官衰竭。
-
通常肝脏不是SLE主要的受累器官,SLE相关肝炎(狼疮性肝炎)占3%到8%的SLE患者。因此肝功能异常并未被列入SLE的诊断和分类标准。虽然25% ~ 50%的SLE患者肝功能指标异常,但这是否由SLE所引起仍然存在争议。
-
SLE患者中肝功能指标异常的高发原因可能有以下三种:
①SLE自身免疫所致的肝实质损伤,通常被称之为狼疮性肝炎;
②合并自身免疫性肝病(AILD)的特异性肝损伤;
③合并其他非自身免疫性肝病的肝损伤,如药物性肝炎、病毒性肝炎和血栓性肝病等。
-
狼疮性肝炎通常表现为在狼疮发作时无临床症状的转氨酶升高,在采用糖皮质激素治疗后转氨酶可以恢复正常。
-
SLE肝损害患者肝脏组织病理学表现多样,不同病因下的肝损害呈现其特定的特点,最常见的发现是慢性活动性肝炎、慢性肝肉芽肿性变和非特异性炎症。
-
狼疮性肝炎被描述为小叶性肝炎,伴有中央肝细胞萎缩和坏死、脂肪浸润和炎性淋巴细胞浸润,缺乏特异性,不似AIH常伴有典型病理改变,如:界面炎、桥接坏死、玫瑰花结、纤维化等。
-
组织学上,LH可能是非特异性的,可表现为轻度肝炎,包括小叶区和门静脉区。
-
典型的轻度炎症主要由淋巴细胞浸润组成(图1)。
-
主要鉴别诊断包括自身免疫性肝炎(AIH),因为两者都有升高的IgG和阳性的ANA。肝活检将有助于区分LH和AIH,因为后者将显示出突出的浆细胞群和更大程度的界面炎症。
SLE-自身免疫性肝病重叠综合征
-
肝脏的自身免疫性疾病主要包括自身免疫性肝炎(autoimmune hepatitis,AIH)、原发性胆汁性胆管炎(primary biliary cholangitis,PBC)、原发性硬化性胆管炎(primary sclerosing cholangitis,PSC)。上述任何两种疾病的特征同时或连续出现称为重叠综合征,其中以AIH-PBC重叠最常见。
-
SLE-AIH重叠综合征表现出一种混合的病理改变,慢性肝炎、肝小叶界面破坏、门脉周围炎症、淋巴细胞浸润、门脉区纤维化和肝硬化等重度的炎症活动表现。另外,抗Sm抗体阳性也有助于确诊SLE-AIH重叠综合征。抗ds DNA抗体阳性提示这部分患者的AIH对糖皮质激素治疗反应不佳。
干燥综合征相关肝损伤
-
患者男性3例,女性46例,年龄31~66岁。
-
病理类型:SS联合药物性肝损伤最常见(22例,44.9%),其次为自身免疫性肝病(13例,26.5%,其中原发性胆汁性胆管炎8例,自身免疫性肝炎3例,PBC-AIH重叠综合征2例),非酒精性脂肪性肝病(NAFLD,9例,18.4%)和其他病变(5例,10.2%,其中非特异性肝炎3例, 肝淀粉样变性1例,门窦血管疾病1例)。
-
SS合并肝损伤者病理表现多样,炎症病变以SS合并自身免疫性肝病最重,SS合并非酒精性脂肪性肝病及非特异性炎症最轻。

我要评论