病史:男性,76岁,患者出现胸闷、气短两月余,伴有眼睑下垂、肢体无力感,影像学检查发现前纵隔占位性病变。
病理检查
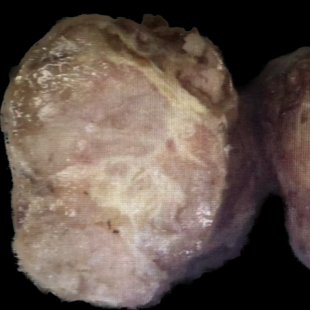
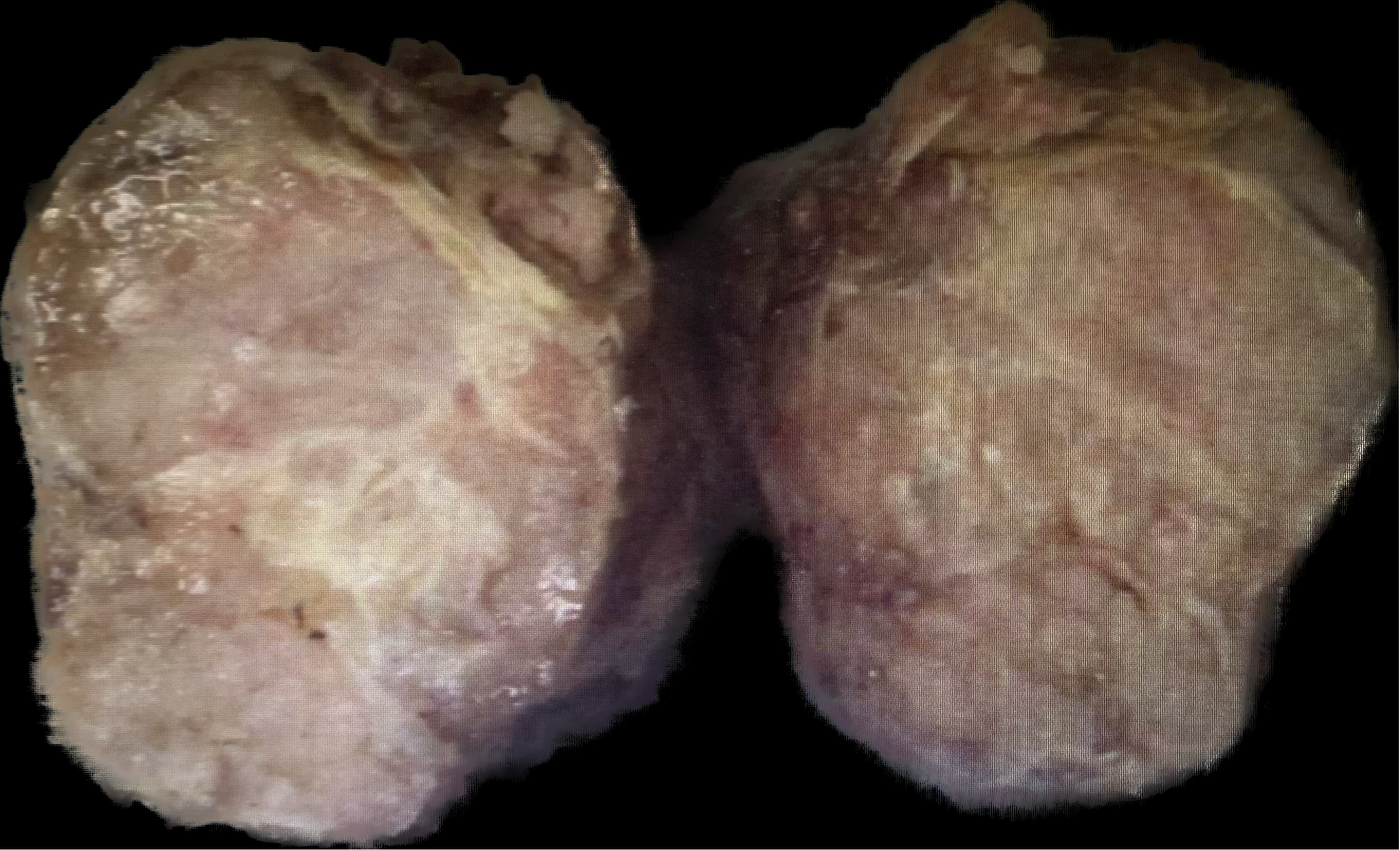
肉眼观:灰黄灰红包块一枚,体积:5.5cm×4.5cm×3.8cm,包膜完整,切面灰白、实性、质硬,切面可见灰白色纤维间隔,呈结节状外观。
镜下特征:肿瘤由纤维间隔分隔,呈分叶状生长模式。肿瘤由两种成分组成,一种为缺乏淋巴细胞的梭形细胞成分,瘤细胞呈实性、束状、席纹状排列;另一种为富于淋巴细胞的成分;两种成分混合排列。
图1:低倍镜下(1X),肿瘤组织被纤维间隔分隔成结节状,肿瘤由两种不同的染色模式,中间区域的肿瘤组织染色较淡(A区),可见较多微囊形成;下方的肿瘤组织染色较深,弥漫片状排列。
图2:中倍镜下(20X),A型成分(图左)与B型成分(图右)相混合,由纤维间隔分隔。
图3:低倍镜下(4X),A区肿瘤细胞弥漫片状排列,可见大小不等的微囊形成。
图4:中倍镜下(20X),A区肿瘤细胞结构多样,瘤细胞排列呈实性片状、束状、席纹状或车辐状。
图5:高倍镜下(40X),A区肿瘤细胞呈梭形和卵圆形,细胞核温和,可见小核仁,核分裂象少见。
图6:低倍镜下(10X),B区肿瘤细胞为淋巴样细胞,弥漫片状排列。
图5:高倍镜下(40X),B区肿瘤细胞核呈圆形至卵圆形,深染,染色质细腻。
图6:低倍镜下(10X),肿瘤组织突破纤维性被包膜侵犯至周围脂肪组织。
免疫组化结果:
阳性标记:CD20(散成B淋巴细胞+)、CD3、CD4、CD5、CD8、CK19、CK5/6、CKpan、p63、TDT(未成熟T淋巴细胞+)、Ki-67(+,热点区约90%)
阴性标记:CD117
图1:低倍镜下(10X),A区(左)与B区(右)肿瘤细胞不同程度均表达CKpan标记。
图2:低倍镜下(10X),A区(左)与B区(右)肿瘤细胞不同程度均表达p63标记。
图3:低倍镜下(10X),A区(左)与B区(右)肿瘤细胞不同程度均表达CK5/6标记。
图4:低倍镜下(10X),CD3显示B区主要为T淋巴细胞;A区仅见少量T淋巴细胞。
图5-6:中倍镜下(20X),A区与B区内均可见少量异常表达CD20的肿瘤细胞。
图7:低倍镜下(10X),TDT免疫组化标记显示未成熟T淋巴细胞主要位于B区。
图8:低倍镜下(10X),A区与B区肿瘤细胞均不表达CD117标记
最终诊断:
(纵隔)AB型胸腺瘤,肿瘤侵犯包膜及周围脂肪组织。手术切缘未查见肿瘤组织。
讨论
定义:AB型胸腺瘤是一种胸腺上皮性肿瘤,它由两种成分构成,一种是淋巴细胞稀少的梭形细胞成分(A型);另一种是淋巴细胞丰富(B型)的成分伴有明显的不成熟T细胞细胞。两种成分以不同比例组成。
ICDO编码:8582/3
发病部位:好发于前纵隔。
临床特征:与其他胸腺瘤一样,AB型胸腺瘤常伴有多种副肿瘤自身免疫性疾病,其中重症肌无力最为常见。大约18-25%的AB型胸腺瘤与重症肌无力相关。纯红细胞发育不全也有报道。其他患者表现出与肿块病变相关的症状,或在影像学检查中偶然发现有纵隔肿瘤。AB型胸腺瘤的影像学特征与其他类型胸腺瘤类似,通常表现为轮廓清晰的圆形或分叶状肿块,质地均匀,但也可见异质性、钙化和囊性改变。
流行病学:AB型胸腺瘤是最常见的胸腺瘤亚型之一,约占25%(范围15-43%),发病年龄为57岁(范围:11-89岁),女性略占优势。
病理特征:
大体特征:AB型胸腺瘤通常界限清楚、有包膜,切面坚硬,可见粗细不等的纤维条索将肿瘤分隔成大小不等的结节状。肿瘤直径70-80mm。
镜下特征:肿瘤通常界限清楚,有包膜,呈分叶状生长模式。由淋巴细胞缺乏的、梭形的A型成分和富含淋巴细胞的B样成分组成,伴有明显不成熟T细胞。这些成分既可以形成离散的、独立的小叶,也可以错综复杂地混合在一起。A型胸腺瘤的各种组织学形态特征均可在A型成分中看到。此外,A型成分可分布于富含淋巴细胞的结节(B样成分)周围和之间(如细胞纤维间隔)。B样区域不同于B1、B2或B3型胸腺瘤。肿瘤细胞小呈卵圆形、胖梭形或多边形,细胞核圆形至卵圆形,染色质分散,核仁不明显。B2型胸腺瘤肿瘤细胞所特有的具有明显核仁的大、泡状核罕见。通常可见到如下三种情形。一种是A型成分为主,淋巴细胞较多,不可计数,该类型常见;第二种较次之,A区和B区分开;第三种情形较少见,A区、B区混杂,梭形A区肿瘤细胞穿插于B区内。AB型胸腺瘤髓质岛很少见,Hassal小体一般不存在,一般无血管周围间隙。
免疫表型:广谱细胞角蛋白、CK19和p63/p40的免疫组化染色结果显示上皮成分致密排列,尤其是在淋巴细胞丰富的区域。细长的梭形细胞常呈Vimentin和EMA强烈阳性,而细胞角蛋白呈弱至中度阳性。在A型和B型区域均可见CD20异常表达的肿瘤细胞。CD20阳性的B细胞和desmin阳性的肌样细胞通常不存在。相关淋巴细胞主要为TDT阳性的未成熟CD3阳性T细胞。上皮细胞无CD5表达。肿瘤上皮中Ki-67增殖指数通常很低。
分子特征:AB型胸腺瘤与A型胸腺瘤相关,但不完全相同。AB型胸腺瘤中最常见的遗传改变与A型胸腺瘤中观察到的遗传改变重叠,但更频繁和更复杂。这些共同改变包括2、4、6p25.2-q25.3和13号染色体的缺失 。此外,A型胸腺瘤和AB型胸腺瘤具有GTF2I的频繁突变,以及染色体19q13.42上一个microRNA簇的过表达被认为可以增强PI3K/AKT/mTOR信号传导。
预后:5年和10年的总生存率为80%-100%。大多数AB型胸腺瘤可以通过根治性手术治愈。复发和转移很少见,但确实存在。
诊断标准:
基本条件:
1.具有分叶状生长模式的胸腺肿瘤
2.梭形细胞成分为主、淋巴细胞缺乏的A型成分混合淋巴细胞丰富的B型成分
3.胸腺上皮细胞淡染,呈梭形、卵圆形或局灶性多角形,未成熟T细胞呈局灶性或弥漫性分布
4.A型肿瘤区域伴局灶性淋巴细胞性间质,其中淋巴细胞计数困难,≥10%的区域显示TDT阳性T淋巴细胞浸润,应归类为AB型胸腺瘤
理想条件:
免疫组织化学染色评估TDT阳性细胞密度,排除A型胸腺瘤
鉴别诊断
1. A型胸腺瘤:AB型胸腺瘤除A型区域外,尚有多少不等的B样区(即淋巴细胞丰富区);而A型胸腺瘤不伴有或仅有少量不成熟淋巴细胞。当组织学形态类似A型胸腺中出现淋巴细胞丰富区(TDT阳性的淋巴细胞不可数)或>10%的肿瘤细胞区域具有中等程度的TDT阳性的T淋巴细胞浸润时,则诊断为AB型胸腺瘤。
2. B1型胸腺瘤:B1胸腺瘤的组织结构类似正常胸腺,表现为上皮性肿瘤细胞散在分布于大量增生的未成熟的淋巴细胞中,肿瘤性上皮细胞一般不成团。肿瘤组织中常可见淡然的髓样分化区。髓样分化区没有或仅有很少的不成熟淋巴细胞,取而代之的是成熟的B细胞和T细胞,可见Hassall小体和肌样细胞。
3. B2型胸腺瘤:B2型胸腺瘤上皮性肿瘤细胞成分明显较多,细胞排列成团(要求有≥3个连续存在的肿瘤细胞),且B2型胸腺瘤可见较多的血管周围间隙。
4. B3型胸腺瘤:肿瘤细胞常被粗细不等的纤维条索分隔呈多结节状。上皮呈片状分布,形态温和,夹杂少量淋巴细胞;可见明显的血管周围间隙,部分肿瘤细胞可沿血管周围间隙呈栅栏状排列;背景中可有少量TDT阳性T淋巴细胞。
5. 胸腺鳞状细胞癌:肿瘤细胞呈大的多角形,异性性明显,核呈空泡状或深染,核仁明显,胞质嗜酸性,核分裂象易见,瘤细胞呈巢片状、岛状或条索状排列,大部分病例表达CD5和CD117标记。
参考文献:
1. WHO classification of tumours. Thoracic tumours. 5th ed. Lyon: IARC, 2021.
2. 临床病理诊断与鉴别诊断——气管、肺、胸膜及纵隔疾病,王恩华、张杰主编。
3. Meurgey, A, Girard, N, Merveilleux du Vignaux, C, et al. Assessment of the ITMIG Statement on the WHO Histological Classification and of the Eighth TNM Staging of Thymic Epithelial Tumors of a Series of 188 Thymic Epithelial Tumors. J THORAC ONCOL. 2017; 12 (10): 1571-1581.
4. von der Thüsen, J. Thymic epithelial tumours: histopathological classification and differential diagnosis. HISTOPATHOLOGY. 2023; 84 (1): 196-215.
5. Kar, A, Pandita, A. Type AB thymoma with an atypical type a component – a case report PATHOLOGY. 2021; 53 S31.

我要评论