患者男性,66岁。临床表现为进食哽咽感2年,声音嘶哑20天。内镜检查显示食管入口处(距门齿19-22cm)可见不规则隆起,质脆、易出血,管腔略狭窄,质韧。EUS:食管病变处呈低回声,侵及并突破外膜,与壁外淋巴结融合,与气管紧邻,2L区、肝胃间隙、8L1可见肿大淋巴结,考虑为进展期食管癌(至少为T3N1)。
大体所见:灰白灰褐不整碎组织,体积:1.4cm×1.1cm×1.0cm。
镜下形态:黏膜下可见肿瘤细胞呈乳头状生长结构,乳头轴心可见纤维组织及薄壁血管,肿瘤细胞排列拥挤,核呈毛玻璃样,核增大、卵圆形、核重叠;另可见核沟及核内包涵体。
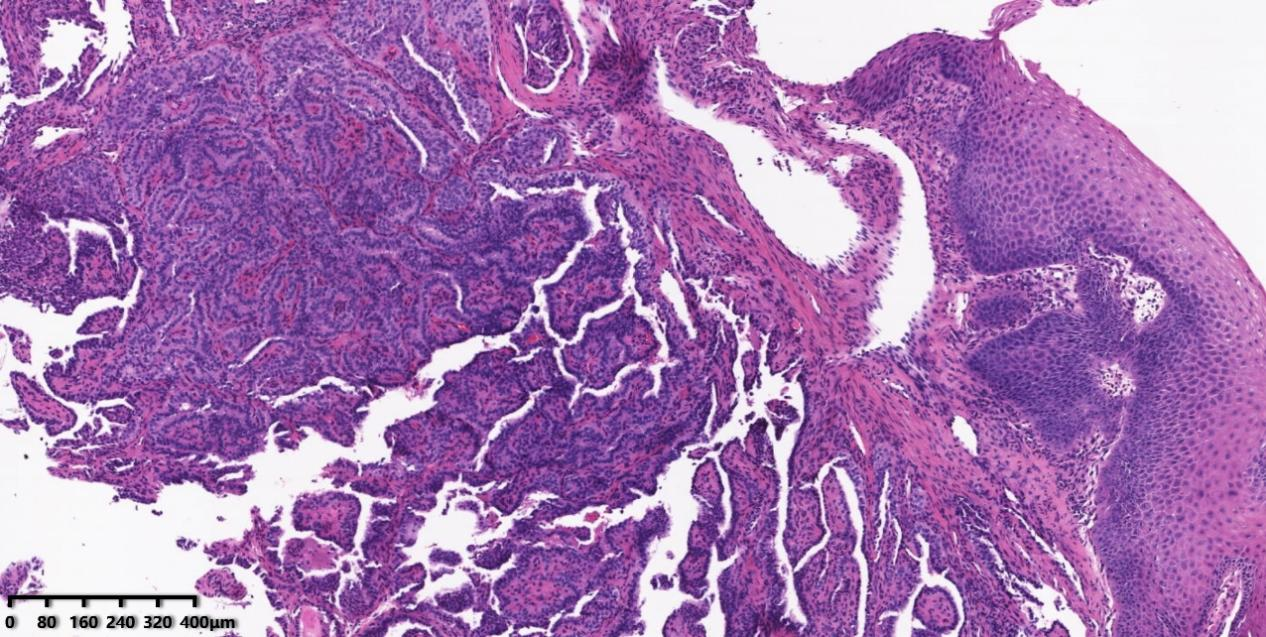
图1 低倍镜可见黏膜下肿瘤细胞呈乳头状生长。
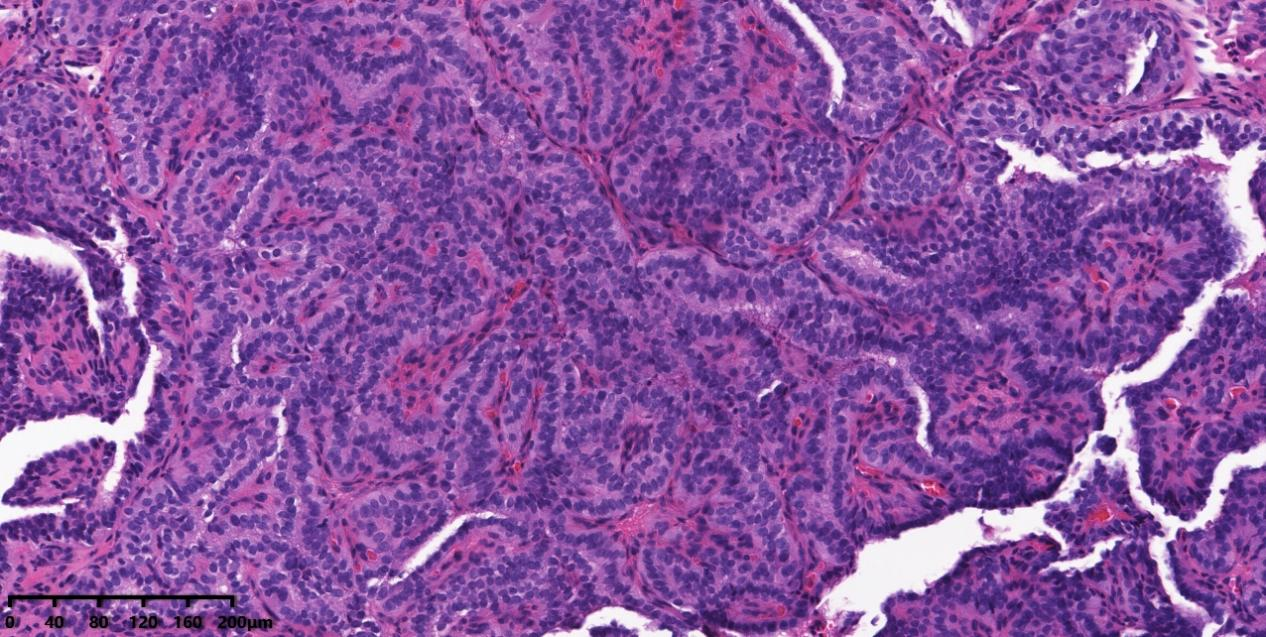
图2 中倍镜下可见病变乳头可相互融合或形成细小分支。
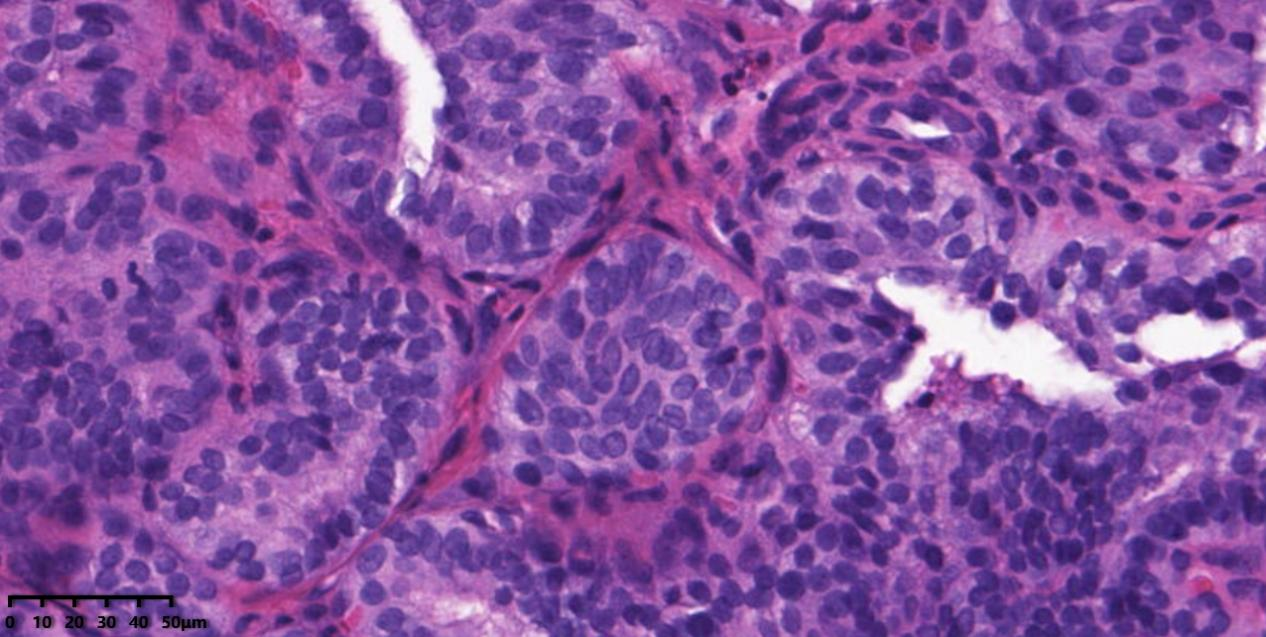
图3 高倍镜下可见肿瘤细胞排列紧密,细胞核拥挤,核呈毛玻璃样,可见核沟。
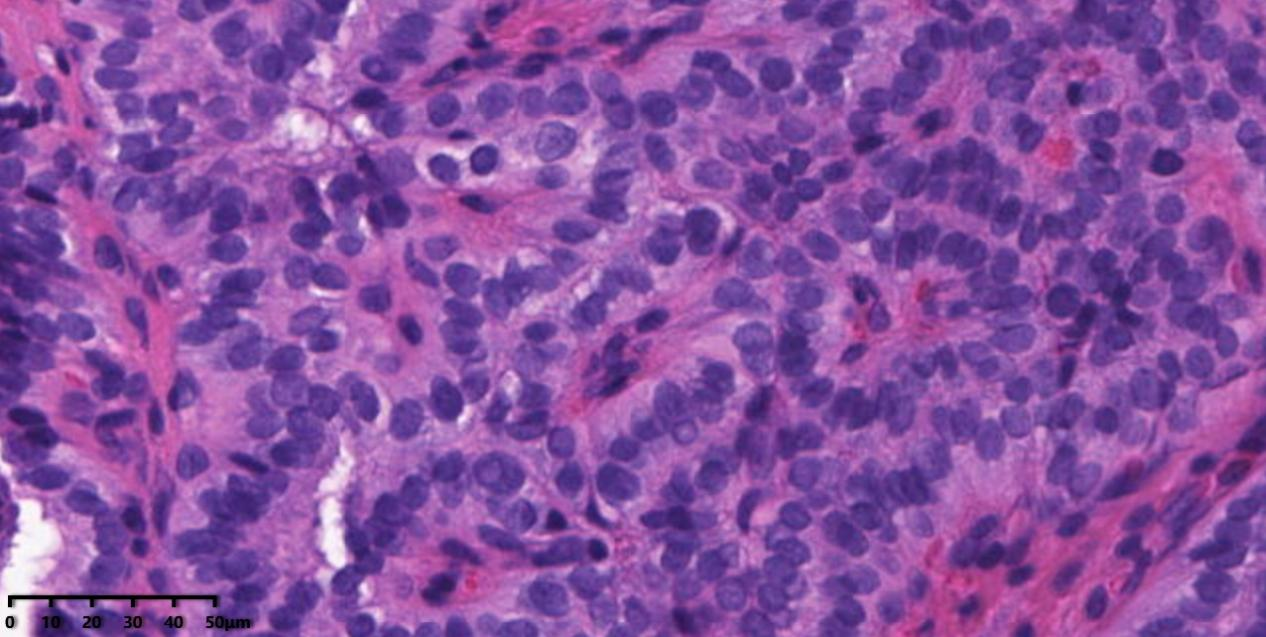
图4 高倍镜下肿瘤细胞核可见核内包涵体。
免疫组化:肿瘤细胞呈CK7(+)、CK19(+)、TTF-1(+)、Tg(+)、CK5/6(-)、P40(-)、P53(野生型)、Ki -67局部热点区域约30%。
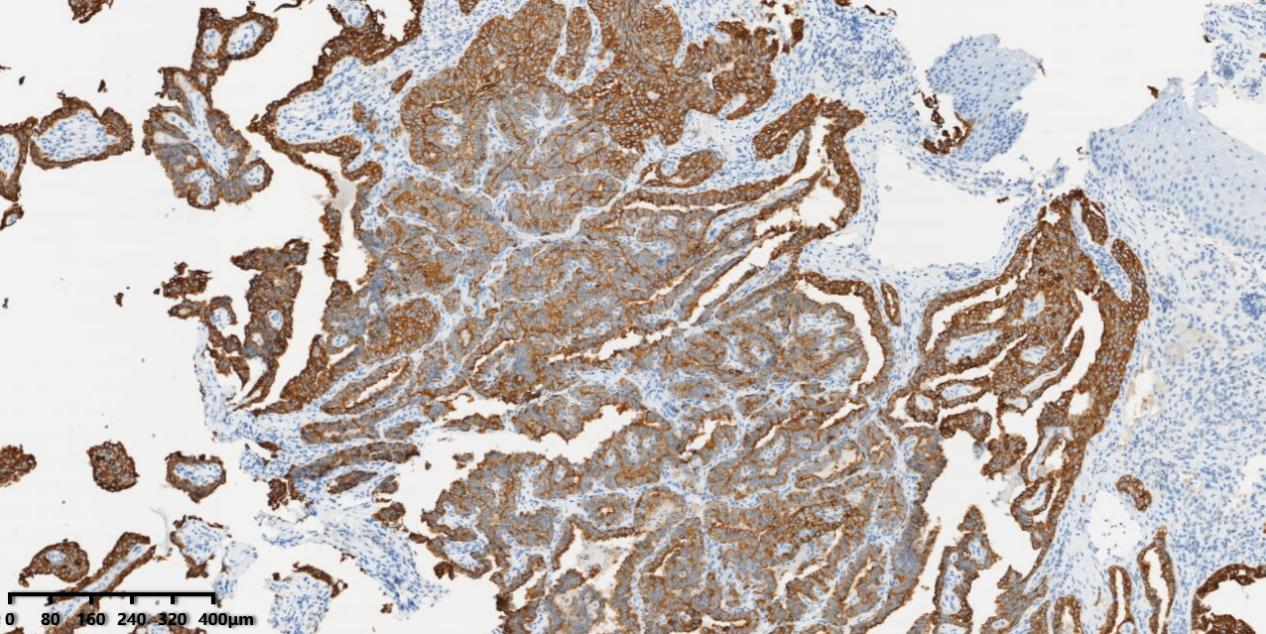
图5 免疫组化显示肿瘤细胞CK7阳性。
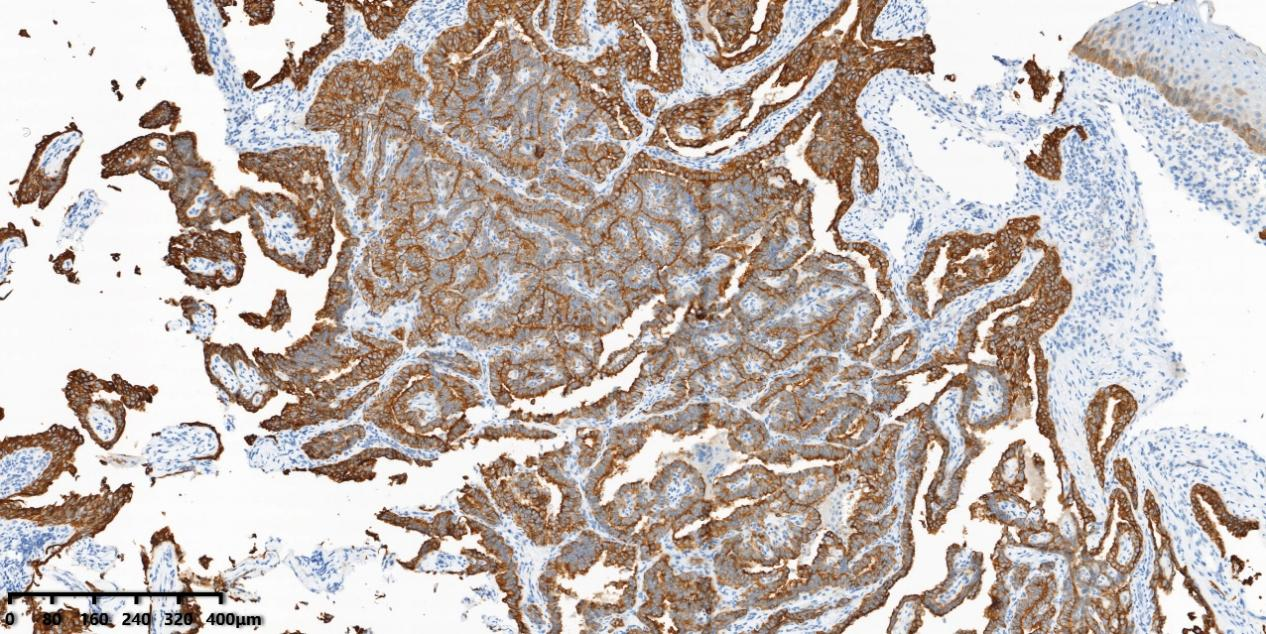
图6 免疫组化显示肿瘤细胞CK19阳性。
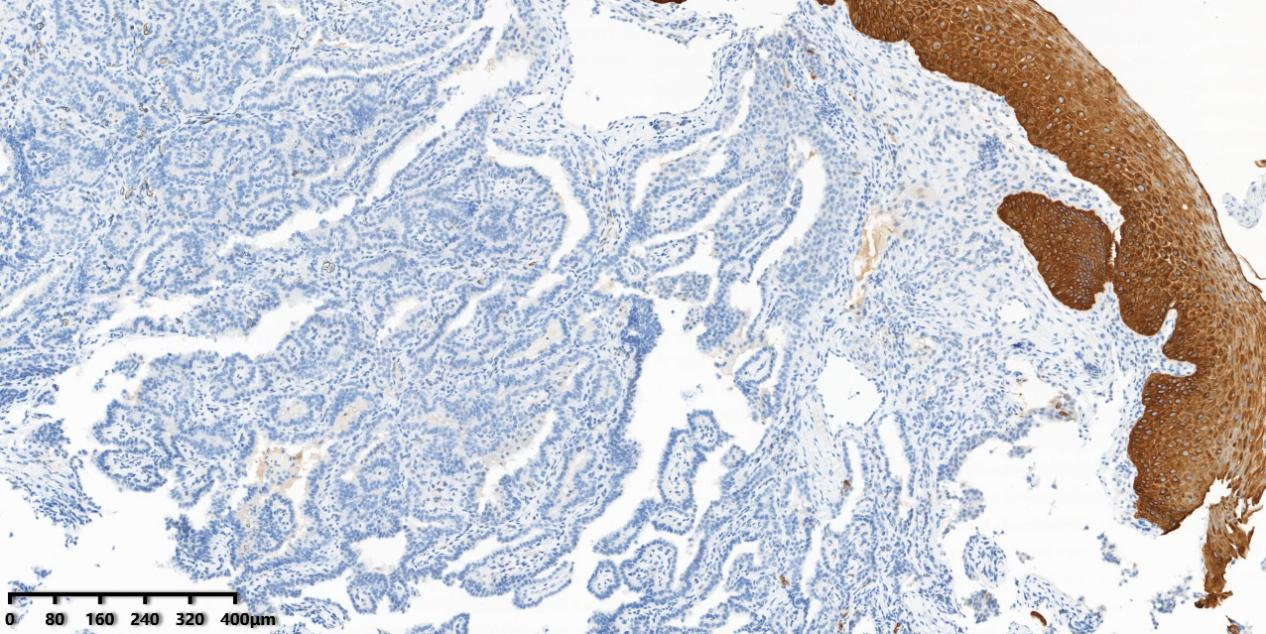
图7 免疫组化显示肿瘤细胞CK5/6阴性。
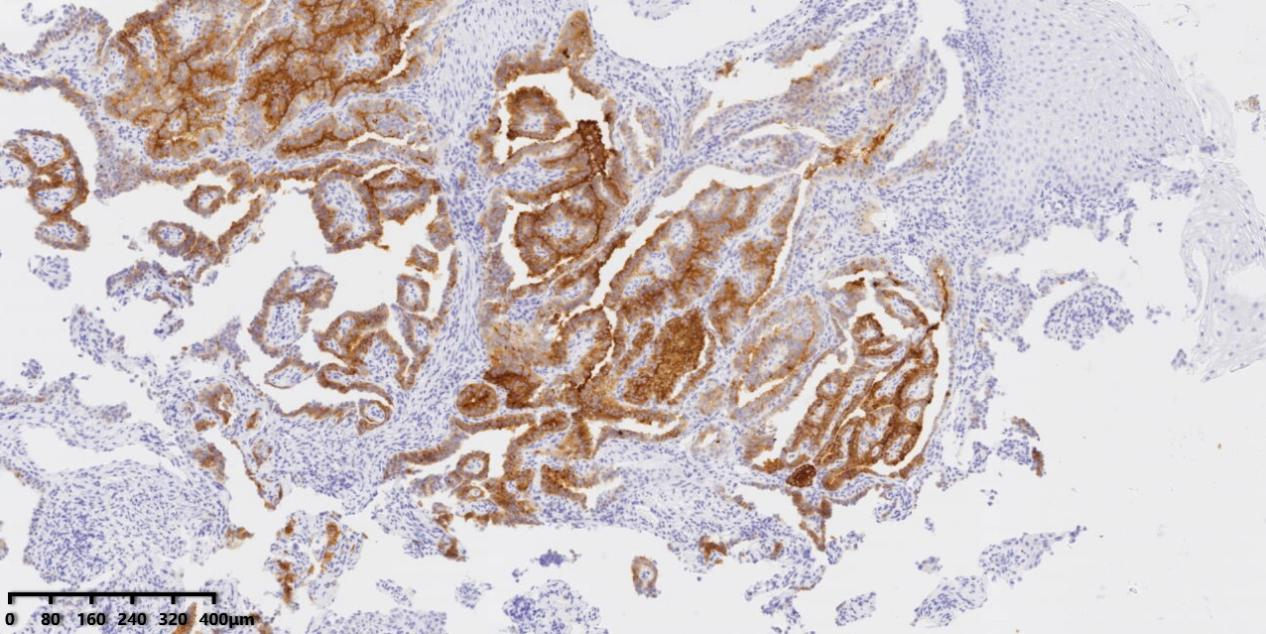
图8 免疫组化显示肿瘤细胞Tg阳性。
病理诊断:食管浸润或转移性甲状腺乳头状癌。
讨论
甲状腺癌最常见类型为乳头状癌。临床表现多为甲状腺肿大,B超或其他放射性检查可清晰显示甲状腺内的实性或囊实性结节。甲状腺乳头状癌常转移至颈部淋巴结,或直接侵犯甲状腺周围肌肉组织,大部分甲状腺乳头状癌侵犯周围组织,或者向远处器官转移时,侵犯或转移部位的临床表现滞后于甲状腺癌原发部位的表现。
1、组织学形态:
镜下肿瘤细胞呈乳头状生长结构,乳头是由一个中央纤维血管轴心被覆肿瘤细胞,间质通常由疏松的结缔组织和薄壁血管构成。肿瘤细胞具有典型的核特征,包括:毛玻璃样核,核增大、卵圆形、核重叠、核型不规则,胞浆淡染或嗜酸性,可伴有砂砾体;另可见核沟及核内包涵体;肿瘤细胞可发生鳞状上皮化生。依据核特征及生长方式,诊断甲状腺乳头状癌并不困难。
2、免疫组化:常用的免疫组化指标有Tg、TTF-1、PAX-8、Napsin-A、CK19。
3、预后及治疗:
分化型甲状腺癌总体预后好,生存期长;甲状腺外侵及转移是影响患者预后的主要因素;约90%的转移集中在颈部淋巴结、肺、骨;仅10%左右的患者出现其他部位淋巴结或其他组织的转移。罕见的发现转移患者,远处转移的部位有脑、肝脏、食管、腮腺、肾脏、肾上腺、乳腺和卵巢等。罕见的转移部位容易被忽视和漏诊。
34.9%影像学无异常,仅碘131全身扫描发现,碘131全身扫描可较早发现转移,尤其是罕见的转移灶,而碘131 SPECT/CT断层显像则可进一步准确定位。
对于有症状的异位甲状腺,不管良性还是恶性,首选最佳治疗方法是手术治疗,可辅助相关放疗。
某些难治性病例,最佳治疗方法为放疗;若肿瘤侵犯气管食管,切除侵犯部分,术后根据患者情况加以相应的辅助治疗,治疗难度较大,较未侵犯者手术质量明显较差;文献报道,分化型甲状腺癌侵犯气管食管的患者,手术治疗后3年生存率为83%、5年生存率为43%。
4、鉴别诊断:转移后核特征及结构可不典型,易于其他原发的乳头状生长的肿瘤混淆。
(1)乳头状鳞状细胞癌:较罕见,外生性鳞状细胞癌伴有乳头状结构,基底部可有/无浸润性鳞癌,乳头被覆上皮层少,表面角化少,乳头轴心有丰富血管和炎症细胞浸润。免疫组化表达CK5/6、P63等多种上皮标记物。
(2)乳头状腺癌:食管腺癌形态可分为乳头状、管状、印戒细胞型。免疫组化CK、CK8/18阳性,特殊染色AB/PAS嗜双色性。
参考文献
[1] 李泽阳,席永昌,张建阳等.循环肿瘤细胞检测联合131碘全身显像评估甲状腺乳头状癌患者持续/复发状态的临床价值[J].癌症进展,2023,21(12):1310-1314.
[2] Chuanjun Z ,Hongmei W ,Shidong Z , et al. Myc-Associated Zinc Finger Protein Promotes Metastasis of Papillary Thyroid Cancer.[J]. Frontiers in bioscience (Landmark edition),2023,28(8).
[3] Xiaofeng N ,Shangyan X ,Weiwei Z , et al. A Risk Stratification Model for Metastatic Lymph Nodes of Papillary Thyroid Cancer: A Retrospective Study Based on Sonographic Features [J]. Frontiers in Endocrinology,2022,13.




 苏公网安备 32011402011742
苏公网安备 32011402011742