前列腺篇
用于前列腺腺癌诊断的 IHC 标志物
基底细胞标志物
- 前列腺腺癌的关键诊断标准之一是缺乏基底细胞。然而,孤立的基底细胞缺乏并不能诊断恶性肿瘤。基底细胞标志物在腺病、部分萎缩和高级别前列腺上皮内瘤变(HGPIN)中可呈斑片状染色,如果仅取到一小部分病灶,则可能显示基底细胞不存在。
- p63 和 HMWCK 是最常见的基底细胞标志物。但罕见的前列腺腺癌可能显示基底细胞标志物的“阳性”染色,最常见的是肿瘤细胞中HMWCK或p63的非特异性或异常染色(即非基底模式)。仔细评估,染色的不是扁平的腔外基底细胞,而是肿瘤内的分泌细胞呈斑块状分布的弱细胞质着色。
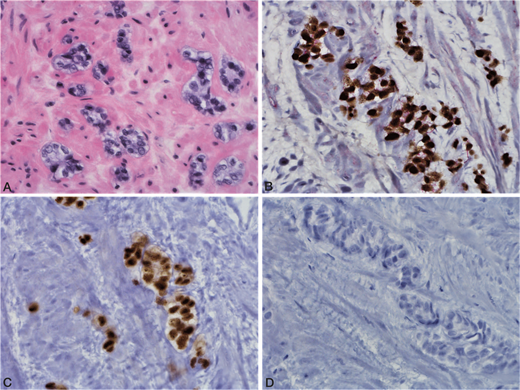
- 弥漫性、非基底模式的核p63染色已在一种罕见的前列腺腺癌亚群中描述,被认为代表了一种独特的形态变异。这些癌通常具有独特的形态,包括浸润性条索、巢状腺体和具有萎缩形态的腺体、核深染和核仁突出。HMWCK或CK5/6的IHC证实这些独特的癌中缺乏基底细胞(图 5,A 到 D)。
管腔细胞标志物
AMACR
- 在评估前列腺腺癌方面也具有实用性,在大多数情况下(80%–100%)具有强烈的环形管腔细胞着色。
- 但AMACR 对某些变异型敏感性较低,例如萎缩性、泡沫状腺癌和假增生性前列腺腺癌。
- 在形态学上明确癌的病例中,不应要求AMACR染色。尽管良性前列腺通常缺乏AMACR表达,但研究发现在部分萎缩、非典型腺瘤性增生和肾源性腺瘤中AMACR的阳性表达。
ERG
- ERG是一种用于评估前列腺腺癌相对较新的IHC标志物。 IHC显示ERG核强阳性。
- 一项研究报告称,ERG在58%的导管内癌和67%的导管内筛状增生中表达,而HGPIN的表达率为13%。
- ERG 对前列腺癌的特异性比 AMACR 高得多,研究报告称,在部分萎缩、萎缩后增生和腺病等良性拟似病变中染色呈阴性。然而,它的敏感性非常低,只有40%至50%的前列腺腺癌呈阳性。
PTEN
- PTEN是一种肿瘤抑制因子。PTEN抑癌基因的缺失是前列腺癌中最常见的遗传突变之一。 PTEN缺失可能有助于诊断特定前列腺腺癌,特别是对于导管内癌与HGPIN的鉴别诊断。
- 据报道,高达79%的导管内癌或导管内筛状增生存在 PTEN 缺失,在HGPIN中从未观察到PTEN丢失。导管内癌PTEN/ERG状态之间的一致性非常高,因此ERG和PTEN对于鉴别导管内癌和HGPIN非常有用。
根据作者的经验,最有用的前列腺标志物是 NKX3.1、PSA、前列腺特异性酸性磷酸酶 (PSAP)、前列腺特异性膜抗原 (PSMA) 和前列腺素(P501s)。
NKX3.1
- NKX3.1对前列腺来源具有高度特异性,特异性为99.7%。唯一阳性的非前列腺癌病例是浸润性乳腺小叶癌。也有报道称,NKX3.1在正常睾丸中表达。NKX3.1 似乎是转移性前列腺腺癌的高度敏感和特异性的组织标志物。
- NKX3.1识别转移性前列腺腺癌的敏感性总体为98.6%,PSA为94.2%,PSAP为 98.6%。
PSA、PSAP 和 PSMA
- PSA、PSAP和PSMA是前列腺上皮的标志物,可用于识别来源不明癌的前列腺起源。
- PSA在前列腺组织、其他组织(如乳腺和唾液腺肿瘤)以及肛门腺中表达。它是一种高度灵敏的标记物;然而,其敏感性随着Gleason评分的增加而降低。PSA对低分化前列腺腺癌的敏感性为73%-97%。
- PSMA在低分化前列腺腺癌中具有更高的特异性和敏感性,分别为95%、97%。由于高级别前列腺腺癌,尤其是去势抵抗性前列腺癌,PSA或PSAP 可能呈阴性,因此缺乏这些标志物并不能完全排除前列腺起源。最近的研究表明,PSMA和NKX3.1 是比 PSA更敏感的标志物,可用于诊断脱钙后骨转移性前列腺腺癌。
前列腺素
- P501S 或前列腺素是一种对正常和恶性前列腺组织具有特异性的蛋白质,所有其他非前列腺组织均缺乏前列腺素表达。
- Sheridan等发现100%原发性前列腺腺癌和正常前列腺组织以及 99% 转移性前列腺癌中都有前列腺素表达。Yin 等 发现100%良性前列腺组织、94.1%原发性前列腺腺癌和87%转移性前列腺腺癌对前列腺素具有免疫反应。这两项研究都表明了前列腺素作为前列腺特异性标志物的潜在效用。
前列腺癌与肾源性腺瘤鉴别的IHC标志物
- 低级别前列腺腺癌和肾源性腺瘤的某些形态学特征和AMACR+/CK903- 免疫谱的相似性使得区分二者具有挑战性。
- IHC标志物,尤其是NKX3.1、PAX8和CK7非常有帮助。肾源性腺瘤通常对NKX3.1呈阴性或仅局灶性弱阳性,CK7和PAX8呈阳性,而前列腺癌表达 NKX3.1,对CK7和 PAX8无反应。
前列腺癌与尿路上皮癌鉴别的IHC标志物
- 前列腺和膀胱内的肿瘤可以是原发性的,也可以由邻近器官的转移或直接扩散引起。原发性前列腺腺癌可向上延伸至膀胱,原发性尿路上皮癌可侵入前列腺。分化良好的低级别尿路上皮癌和前列腺腺癌可以通过组织学轻松区分,但高级别/低分化尿路上皮癌可以模仿前列腺腺癌,尤其是 Gleason 模式4和5(评分8、9和10)。重叠的组织学特征,特别是在有限的活检标本中,可能对准确区分尿路上皮癌和前列腺腺癌构成挑战。
- 初步抗体选择包括NKX3.1、PSA、p63 和 GATA3。其他有用的标志物包括 CK7、CK20、PSAP、P501S、HMWCK、uroplakin II和血小板调节蛋白。
- 陷阱:
 CK7+/CK20+免疫谱通常可用于区分尿路上皮和前列腺原发性癌,然而,高级别前列腺腺癌可能具有意想不到的CK7和CK20表型。
CK7+/CK20+免疫谱通常可用于区分尿路上皮和前列腺原发性癌,然而,高级别前列腺腺癌可能具有意想不到的CK7和CK20表型。 PSMA 对前列腺癌具有非常高的敏感性,但在高达17%的尿路上皮癌中也呈阳性。
PSMA 对前列腺癌具有非常高的敏感性,但在高达17%的尿路上皮癌中也呈阳性。 Uroplakin II具有更高的灵敏度,但其灵敏度仍然低于其他可用标志物。 在一些研究中,血小板调节素比Uroplakin II更敏感,但也不是广泛使用且特异性较低。Chuang 等人 报道了罕见前列腺腺癌的局灶性阳性(<2%)。
Uroplakin II具有更高的灵敏度,但其灵敏度仍然低于其他可用标志物。 在一些研究中,血小板调节素比Uroplakin II更敏感,但也不是广泛使用且特异性较低。Chuang 等人 报道了罕见前列腺腺癌的局灶性阳性(<2%)。 GATA3 对尿路上皮癌高度敏感。迄今为止,未报道过前列腺腺癌GATA3呈阳性,但潜在的陷阱是前列腺基底细胞GATA3 染色呈阳性。最近有报道称,具有放射性异型性的良性前列腺显示GATA3表达。此外,最近一项关于细胞学标本的研究报告称,4%的前列腺腺癌对GATA3呈阳性。
GATA3 对尿路上皮癌高度敏感。迄今为止,未报道过前列腺腺癌GATA3呈阳性,但潜在的陷阱是前列腺基底细胞GATA3 染色呈阳性。最近有报道称,具有放射性异型性的良性前列腺显示GATA3表达。此外,最近一项关于细胞学标本的研究报告称,4%的前列腺腺癌对GATA3呈阳性。 小部分前列腺腺癌可能异常表达p63或HMWCK。
小部分前列腺腺癌可能异常表达p63或HMWCK。前列腺梭形细胞病变鉴别的IHC标志物
前列腺梭形细胞病变在诊断上具有挑战性,包括广泛的良性和恶性病变。前列腺原发性梭形细胞病变起源于前列腺上皮或间质,如硬化性腺病、肉瘤样癌、恶性潜能未定的间质肿瘤和间质肉瘤。
- 前列腺原发性间质肿瘤vimentin和PR呈阳性,CD34、SMA 和desmin呈不同程度的阳性, ER表达不常见。CD117、S100 和STAT6呈阴性。
- 间质肉瘤vimentin呈阳性,CD34 呈不同程度的阳性。通常SMA 和desmin呈阴性,并且罕见地表达 ER 和PR。上皮标志物很少呈阳性。
- 前列腺间质肉瘤和肉瘤样癌的鉴别诊断非常具有挑战性。需要多个CK标志物。




 苏公网安备 32011402011742
苏公网安备 32011402011742